ADÉNOME DE PROSTATE
- Questions / réponses
- Chirurgie de l’adénome
- La résection endoscopique (par voies naturelles)
- La résection endoscopique au LASER
- Chirurgie ouverte de l'adénome prostatique
QUESTIONS / RÉPONSES
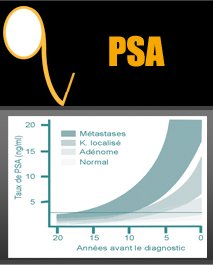
Qu'est-ce qu'un adénome ?C'est une tumeur bénigne (hyperplasie bénigne prostatique ou HBP) qui est responsable d'une augmentation du volume de la prostate. Comme la prostate est située à la base de la vessie et qu'elle est traversée par le canal (l'urètre) qui permet l'évacuation de celle-ci, l'augmentation du volume de la prostate peut entraîner une obstruction du canal et des difficultés à uriner.Tout le monde a-t-il un adénome ?L'adénome se développe dans la prostate à partir de 35 ans et entraîne une augmentation du volume de la prostate chez la moitié des hommes de 50 ans. A 60 ans, la moitié des hommes ont des troubles urinaires en rapport avec une augmentation du volume prostatique. Il s'agit donc d'une évolution quasi-normale de la prostate, essentiellement liée à l'âge.Quels sont les manifestations ?L'adénome entraîne des troubles urinaires qui peuvent être stables pendant de nombreuses années, s'améliorer parfois ou souvent s'aggraver très progressivement avec le temps.Il s'agit surtout d'envies d'uriner fréquentes, de jour et surtout de nuit, d'une faiblesse du jet, d'une difficulté à démarrer le jet, d'une sensation de mauvaise vidange vésicale, de gouttes retardataires ... Ces symptômes peuvent être plus ou moins gênants. Parfois, des complications peuvent survenir : infections urinaires, présence de sang dans les urines, blocage vésical avec impossibilité d'uriner ... Le diagnostic repose sur l'interrogatoire et l'analyse des symptômes, le toucher rectal qui permet d'apprécier le volume et la consistance de la prostate, des examens de sang et d'urine. Une échographie de la prostate et de la vessie est habituellement faite. Il faut aussi contrôler le PSA. |
Adénome et cancerL'adénome et le cancer sont deux maladies tout à fait différentes. L'adénome ne se transforme pas en cancer mais les deux maladies peuvent coexister au sein d'une même prostate.Comment traite-t-on l'adénome ?Si les troubles sont minimes et stables, une simple surveillance est nécessaire avec un examen annuel. En cas de troubles modérés, un traitement par des médicaments peut être indiqué. En cas de troubles gênants non améliorés par le traitement médical, ou en cas de complications, un traitement chirurgical est souvent nécessaire.Faut-il enlever toute la prostate ?En cas d’intervention pour adénome, plusieurs solutions sont possibles, mais aucune n’entraine une ablation totale de la prostate comme c’est dans le cas du le cancer. Même si l’intervention a été réalisée par laparotomie, elle ne réalisera que l’ablation de l’adénome en respectant ce que l’on appelle la capsule ou coque prostatiqueQuelles sont les differentes opérations ?Il est possible de traiter chirurgicalement un adénome par voie endoscopique (résection ou incision cervico prostatique) ou par chirurgie ouverte (adénomectomie). Le choix entre les différentes méthodes dépend du volume de la prostate, des pathologies associées (diverticule, calcul) et de l’opérateur.Quelles incidences sexuelles ?Les érections, et le désir ainsi que les taux de testostérone ne sont pas modifiés par l’intervention. Seule l’éjaculation sera perturbée. Elle ne se fera plus par la verge mais ira directement dans la vessie (éjaculation rétrograde.) Ceci n’empêche pas la sensation du plaisir (orgasmique) mais il n’y a plus de passage de sperme dans la verge. |
CHIRURGIE DE L’ADÉNOME
LA RÉSECTION ENDOSCOPIQUE (par voies naturelles)
En quoi consiste l'intervention ?
| La prostate est située autour de l'urètre, le canal qui permet l'évacuation de la vessie. L'adénome est une affection bénigne qui augmente le volume de la prostate et comprime l'urètre, entraînant une gêne à l'évacuation des urines.
Quelles sont les suites immédiates de l'intervention ?
Un saignement post-opératoire par la sonde est habituel et la sonde permet d'irriguer la vessie de façon continue et d'éviter l'obstruction du canal. Précautions à prendre
Dans le mois qui suit l'intervention, il faut éviter tout effort important (port de charges lourdes, gymnastique ...), toute constipation responsable d'efforts de poussée, tout rapport sexuel. Il est conseillé de ne pas conduire pendant un mois. Vous pouvez librement marcher, monter et descendre les escaliers. |
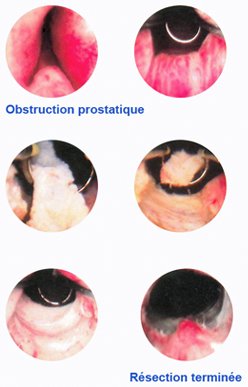
La résection endoscopique de la prostate est faite par les voies naturelles avec un instrument appelé résecteur qui comporte à son extrémité une anse métallique. Dans cette anse circule un courant électrique qui peut soit couper soit coaguler le tissu prostatique, permettant de "raboter" progressivement la partie de la prostate qui est responsable de l'obstruction urinaire. En fin d'intervention, une sonde urinaire est mise en place pour quelques jours. Les fragments de prostate enlevés lors de l'intervention sont analysés pour confirmer le caractère bénin de la prostate. 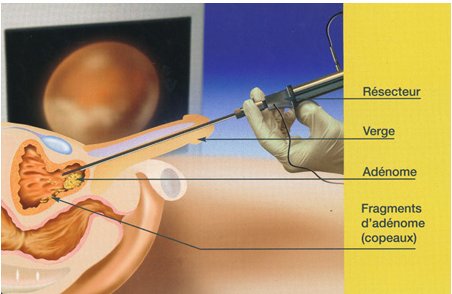 Précautions à prendre (Suite)Deux à trois semaines après l'intervention, même si les urines ont été parfaitement claires jusque là, du sang peut apparaître dans les urines : ce phénomène est dû au décollement des "croûtes" crées sur la zone opératoire (chute d'escarres). Ce saignement dure habituellement 24 à 48 heures et nécessite simplement de boire abondamment pour éclaircir les urines.Les signes d'alerteUn avis médical est nécessaire en cas de saignement important dans les urines, surtout si des caillots entraînent une obstruction, en cas de fièvre, en cas d'augmentation du volume des bourses (qui pourrait être le témoin d'une infection à ce niveau), en cas de douleur des mollets.UltérieurementHabituellement, une consultation de contrôle est prévue 4 à 6 semaines après l'intervention, puis tous les ans pour surveiller la partie de la prostate restante. |
LA RÉSECTION ENDOSCOPIQUE AU LASER
Le LASER est une nouvelle méthode de traitement chirurgical de la prostate. Il s’agit d’un progrès dans l’approche de la prise en charge des patients qui ont des petites prostates et/ou qui sont sous anticoagulants et en particulier sous antiagrégants plaquettaires (patients cardiaques) Mais il ne faut pas arriver à une consultation avec l’idée qu’une opération doit être faite et de préférence au LASER. Seul l’urologue qui est en mesure de décider s’il faut vous opérer et c’est également lui seul qui peut préciser par quelle technique. Les méthodesIl y a plusieurs types d’utilisation du LASER pour la prostate. Les plus développées sont la photo vaporisation au LASER Green light, l’énucléation endoscopique avec morcellation et plus récemment la résection au LASER REVOLIX . C’est cette dernière méthode qui est pratiquée au sein du groupe avec un recul de deux ans maintenant.La techniqueUtilise un outil classique de résection endoscopique. Elle est pratiquée sous contrôle visuel par camera vidéo. Un enregistrement vidéo de la procédure complète est réalisé en cours d’intervention. Les fragments de prostate découpés par le LASER tombent dans la vessie au cours de la procédure comme pendant une résection endoscopique traditionnelle puis ils sont recueillis en fin d’intervention pour être adressés en analyse à la recherche d’un cancer systématiquement ce qui est pratiquement toujours fait pendant toute ablation chirurgicale quelle qu’en soit la raison. |
AvantagesSi la procédure est réalisée sur un petit adénome chez un patient sans facteurs de risque et sans traitement anticoagulant, la sonde peut être retirée dès le lendemain de la chirurgie et le patient pourra sortir au deuxième jour. Ceci limite au maximum le risque d’infection nosocomial lié au port de la sonde vésicale. Nous n’avons pas opté jusqu’à présent pour une hospitalisation ambulatoire.Si le patient est opéré sous traitement antiagrégant du fait d’un risque cardiovasculaire (suites de coronaropathie et STENT), les suites opératoires et le port de sonde vont dépendre de la taille de l’adénome et du saignement péri et post opératoire. Dans notre expérience, elles sont souvent les mêmes que pour une résection traditionnelle (cf fiche d’information AFU), mais le risque de chute d’escarres (voir ce mot) dans les deuxième et troisième semaines est diminué et la reprise d’un traitement protecteur cardiaque plus précoce. RéservesPour autant cette nouvelle méthode ne dispose pas d’un recul suffisant pour permettre des conclusions autorisées et les séries publiées à l’heure actuelle sont limitées. |
CHIRURGIE OUVERTE DE L’ADÉNOME PROSTATIQUE
Elle est réalisée au prix d’une incision cutanée entre ombilic et pubis (sous ombilicale). Elle est plus douloureuse, souvent plus hémorragique que la résection, mais elle diminue le risque de récidive adénomateuse pour les grosses prostates et apporte d’autres possibilités pour le traitement de pathologies associées. Elle peut être beaucoup plus rapide et plus complète qu’une résection sur les gros adénomes. L’intervention classique garde ses droits. Seul l’urologue est capable de définir quelle type d’intervention conviendra le mieux à son patient. Est-ce douloureux ?L’adénectomie a la réputation d’être une intervention douloureuse. Cela tient à l’ouverture mais aussi au fait que le ballonnet de la sonde est gonflé sous pression à la place de l’adénome pour arrêter le saignement. La prise en charge de la douleur est un moment fondamental des suites de cette chirurgie . A l’heure actuelle toutes les équipes disposent des moyens les plus sophistiqués pour réduire la douleur à son minimum. |
Quand reprendre une activité normale ?L’hospitalisation dure entre 6 et 10 jours. Le lever précoce est recommandé. La déambulation est fonction de l’état antérieur. En général au 3ème jour. A la sortie le malade doit marcher le plus possible ce qui réduit le risque de phlébite. Il ne faut pas faire d‘effort avec les abdominaux pendant un mois.Pour le reste (saignement etc …..) tout se passe comme pour la résection. |